Лимфаденитом называется воспалительный процесс в лимфатических узлах. Это состояние говорит о заражении организма человека патогенной микрофлорой — вирусной или бактериальной инфекцией. Лимфаденит — это сигнал SOS иммунной системы, который говорит о развитии инфекционного состояния. В медицине существует ещё один термин — лимфаденопатия (увеличение лимфатических узлов любой этиологии).
Лимфаденит редко выступает как самостоятельная болезнь. Чаще он протекает на фоне другого патологического состояния, обычно инфекционного. Лимфаденит требует своевременной медицинской помощи. Если диагноз не лечить, качество жизни больного сильно снижается, а из-за длительного воспаления лимфатических узлов могут развиться серьёзные осложнения.
Почему возникает лимфаденит? Какие симптомы говорят о воспалении лимфатических узлов? Каковы основные причины развития заболевания у взрослых и детей? Как лечить болезнь, чтобы избежать осложнений? Ответы вы найдёте в нашей статье.
Зачем нужна лимфатическая система?
Лимфатическая система — это важная часть иммунной системы. Её главная функция — защищать организм от заболеваний и воспалений. Если лимфатическая система откажет, человек не проживёт и дня.
Она состоит из:
- лимфатических капилляров
- лимфатических сосудов
- лимфатических стволов и протоков
- лимфатических узлов
По лимфатической системе медленно циркулирует лимфа — прозрачная жидкость с иммунными клетками. Задача лимфы — находить и эвакуировать из тканей организма лишние белки, воду, соли, токсичные вещества, направляя их для последующей утилизации.
Каждый день мы контактируем с вирусами, бактериями и другими патогенами. Когда инфекция проникает в организм, она направляется в лимфу и достигает лимфатических узлов. Последние похожи на маленькие круглые или овальные образования диаметром от нескольких миллиметров до пары сантиметров. В теле человека их около 500. Узлы, которые собирают лимфу для конкретной области тела, называются регионарными (региональными). Расположение лимфатических узлов (регионов) определяет их названия: подчелюстные, шейные, затылочные, паховые, тазовые, подмышечные и др.
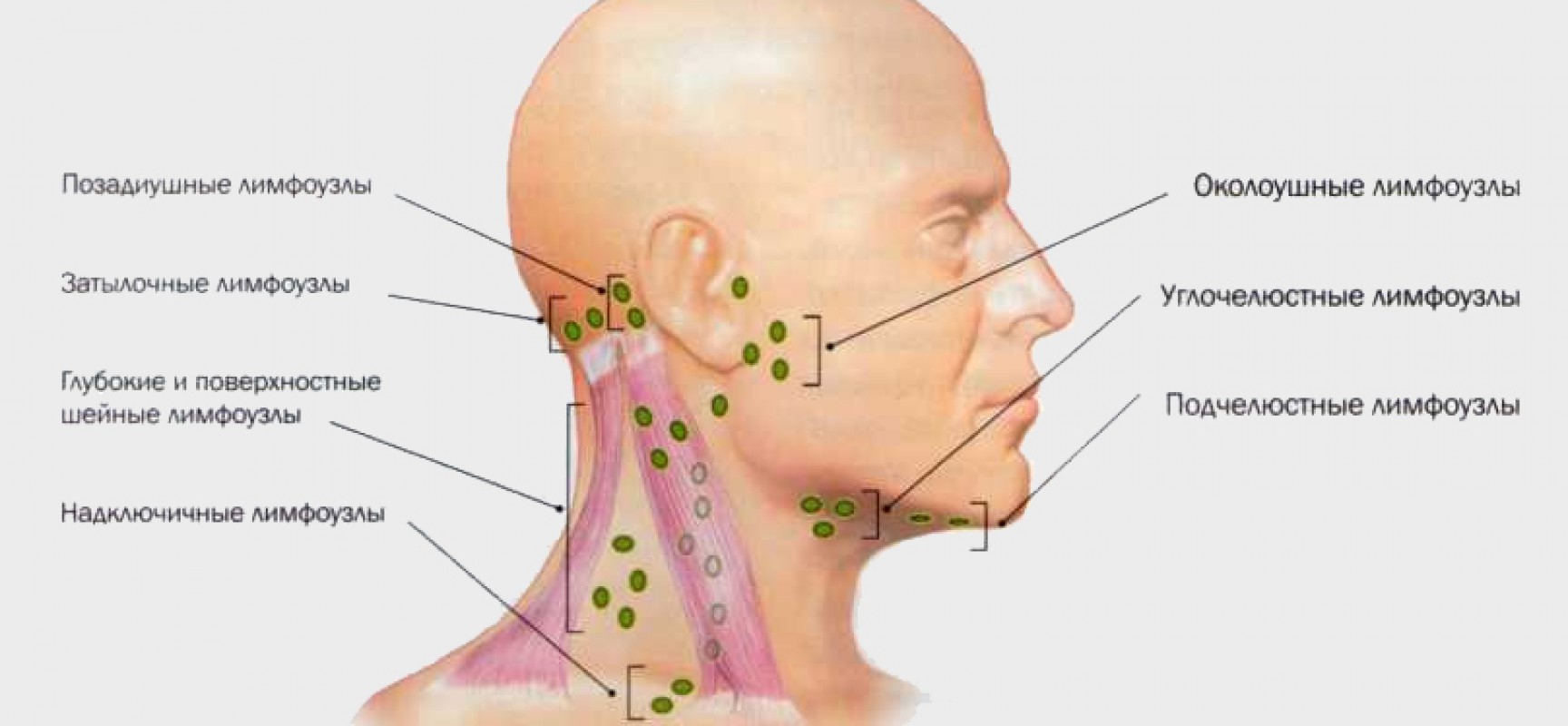
Они работают как естественные, природные фильтры: пропускают через себя лимфу, но задерживают внутри себя инфекцию, токсины, мутировавшие клетки. Внутри них образуются лимфоциты — иммунные клетки. Лимфоциты одного типа продуцируют антитела, второго типа — уничтожают патогены, нетипичные клетки и способствуют заживлению.
Если болезнетворных микроорганизмов слишком много, и лимфатические узлы не могут справиться с нагрузкой, возникает лимфаденопатия - процесс увеличения лимфатических узлов. Если они воспаляются, развивается лимфаденит.
Как запускается механизм лимфаденита?
Барьерная функция лимфатических узлов создаёт предпосылки для возникновения лимфаденита у взрослых и детей. Если в организм проникает инфекция или токсины, часть их с лимфотоком, кровотоком из соседних органов и тканей всё равно оказывается в области лимфатических узлов. Попав в них, патогенная флора и инородные частицы начинают контактировать с лимфоцитами, которые вырабатывают антитела. Сюда с током крови устремляется большое количество других лейкоцитов, которые пытаются справиться с патогенной микрофлорой, не дать ей распространиться по телу. Если болезнетворные микроорганизмы достаточно сильны, а иммунные клетки не располагают ресурсами выполнить свою задачу, запускается воспаление.
Приток большого числа лейкоцитов в область воспаления приводит к разрастанию лимфоидной ткани, поэтому размер воспалённого лимфатического узла увеличивается. Часто он становится настолько чувствительным, что при его касании ощущается боль. Именно так развивается лимфаденит.
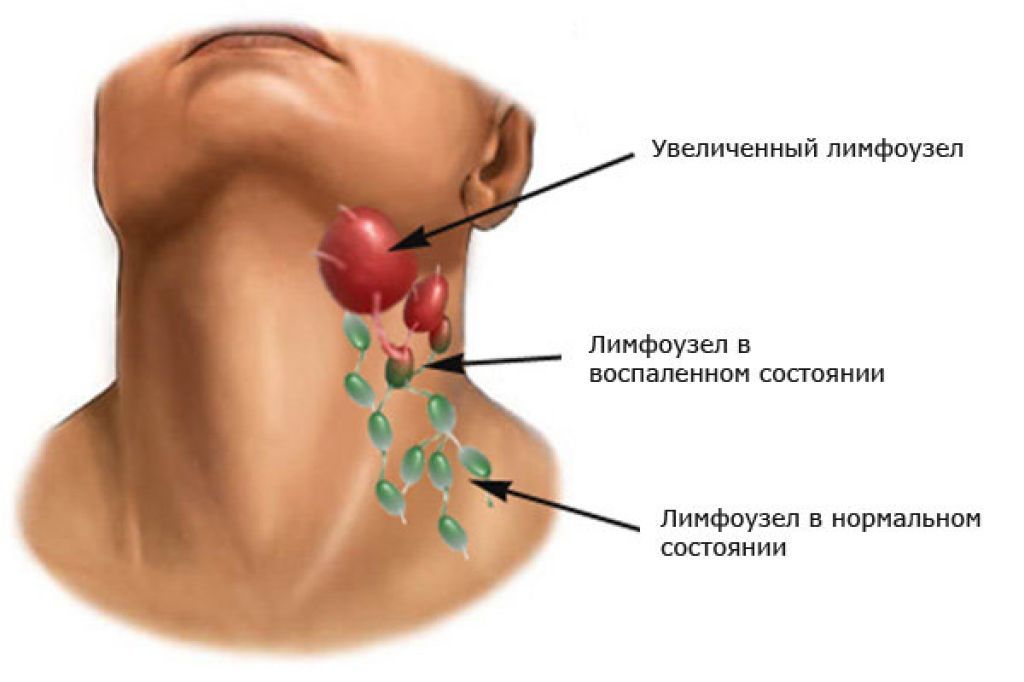
Лимфаденит одинаково часто встречается и у женщин, и у мужчин, у взрослого и у ребёнка, поскольку с инфекциями сталкивается каждый в течение своей жизни. У взрослых мужчин лимфаденит часто является следствием болезней лор-органов и венерологических заболеваний. У женщин воспаление возникает по тем же причинам. У женщин, имеющих грудного ребёнка, часто диагностируют острый гнойный мастит — специфическую форму болезни. Он развивается после родов из-за не налаженного процесса лактации и неправильной гигиены при грудном вскармливании; протекает с сильной болью в области груди. Воспаление и увеличение лимфатических узлов в детском возрасте часто протекают на фоне болезней лор-органов. Практически каждый ребёнок успевает переболеть ангиной, отитом, гайморитом и типично «детскими» заразными болезнями — корью, скарлатиной, «свинкой». Лимфаденит у детей обычно протекает нетяжело. Если вовремя и правильно вылечить основной диагноз, воспалительный процесс стихает, и размер лимфатических узлов уменьшается. Но в любом случае лимфаденит у ребёнка — веский повод показать его педиатру для установления его причины и назначения эффективной терапии при необходимости.
Классификация лимфаденита
Лимфаденит может проявляться по-разному в зависимости от причины его появления, от характера воспалительного процесса и области, где находится воспалённый узел.
По этиологии
В зависимости от происхождения воспаления лимфаденит может быть первичным и вторичным. Первичная форма встречается не часто. На её долю приходится около 5% всех случаев. В таком случае воспалительный процесс запускается сразу в лимфатическом узле, то есть первичный очаг инфекции в организме отсутствует. Обычно такое состояние проходит легко. Но иногда может понадобиться диагностика и лечение у врача: с вскрытием лимфатического узла и назначением антибактериальной терапии для предотвращения распространении патогенной микрофлоры в другие органы.
Вторичная форма — самая распространённая. Лимфаденит развивается на фоне уже имеющегося очага инфекции, который может находиться, где угодно: в лор-органах, на кожных покровах, в ротовой полости, гениталиях и т.п. Когда происходит первичное заражение, вирусы или бактерии попадают в лимфоток, и часть из них оседает в ближайших к воспалённому органу лимфатических узлах. Из-за этого последние увеличиваются в размере и начинают болеть.
По течению воспаления
По характеру течения воспалительного процесса существует две разновидности болезни — острая и хроническая.
Симптомы при реактивном (остром) лимфадените ярко выражены. Болезнь развивается стремительно. Острая форма часто проходит в три этапа:
- На первой (катаральной) стадии лимфатический узел увеличивается, кожные покровы над ним краснеют, становятся горячими. При его касании ощущается боль. Больной может жаловаться на озноб, повышенную температуру, ломоту в теле, вялость.
- Вторая (гиперпластическая) стадия характеризуется увеличением количества лимфоцитов в воспалённом узле.
- Третий этап — гнойный. Лимфатический узел наполняется гноем. Этот процесс протекает с высокой температурой тела и острой болью в зоне поражения. Человек старается как можно реже касаться этого места, чтобы избежать болезненных ощущений. Результатом этой стадии может стать образование гнойного кармана (абсцесса) или разлитого гнойного воспаления клетчатки (флегмоны). Обычно тактика в таком случае хирургическая: доктор вскрывает воспалённый лимфоузел и назначает антибиотикотерапию. Если вовремя не обратиться к врачу за диагностикой и лечением, патогенное содержимое может распространиться по телу и стать причиной сепсиса —состояния, угрожающего жизни.
Симптомы хронического лимфаденита не так интенсивны, как симптоматика острой формы. Но воспаление при хронической форме принимает затяжной характер. Неделями, а то и месяцами воспаление находится на катаральной стадии и не становится гнойным. Признаки болезни: умеренное увеличение лимфатических узлов, отсутствие сильной боли при пальпации места поражения, температура тела держится на отметке 37,5°С. Параллельно с этим состоянием проявляются симптомы основного диагноза. Бывает, что человек просто жалуется на плохое самочувствие и не может понять причину. Для диагностики нужно обратиться за медицинской помощью. Хронический лимфаденит позволяет доктору выявить продолжительный воспалительный процесс в организме. Эту форму болезни можно спутать с другими диагнозами, при которых постоянно увеличены лимфатические узлы — болезни крови, онкология. Поэтому необходима тщательная, грамотная диагностика.
По степени распространения
Если поражены лимфоузлы одной анатомический зоны (например, головы и шеи), больному диагностируют регионарный лимфаденит. Если в воспаление вовлечены лимфоузлы разных групп (например, лица и конечностей), оно называется генерализованным.
По характеру воспалительного процесса
Эта классификация делит воспалительный процесс на серозный и гнойный.
Серозная форма — это начальная стадия, которая длится от нескольких часов до нескольких дней при остром, и до нескольких месяцев при хроническом воспалении. При серозном лимфадените лимфоузел становится больше и начинает болеть. Температура тела в этот период может не повышаться. Если вовремя обратиться к доктору, провести диагностику и начать лечение, справиться удаётся при помощи консервативных, безоперационных мер.
Главный признак гнойного лимфаденита — наличие гнойных масс внутри лимфатического узла. Симптомы воспаления очень интенсивны: к поражённой области невозможно прикоснуться от острой боли. Кожные покровы в этом месте красные, горячие. Иногда сквозь них «просвечивает» гнойничок. Температура тела повышается. Появляется озноб. Тело «ломит». Больной жалуется на сильную слабость. Гной может излиться наружу, а может попасть в кровоток и разнести инфекцию по организму. В последнем случае может произойти заражение крови с последующим летальным исходом.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
По типу инфекции
В зависимости от типа патогенной микрофлоры, спровоцировавшей воспаление, лимфаденит делят на неспецифический и специфический.
Неспецифические формы болезни вызывают различные возбудители — бактерии, вирусы, грибковая флора. Но механизм запуска воспалительного процесса при этом и симптоматика схожи.
Специфический лимфаденит развивается при проникновении в лимфоузел определённых болезнетворных микроорганизмов — возбудителей туберкулёза, чумы, бруцеллёза, актиномикоза и др. Симптомы при поражении определённым видом инфекции отличаются друг от друга.
Одной из разновидностей специфического лимфаденита является гранулёматозный лимфаденит, возбудителем которого являются возбудители туберкулёза, сифилиса, гонореи. Особенности этой формы — маленькие узелки (гранулёмы) в лимфоузле.
При заражении палочкой Коха (возбудителем туберкулёза) может развиться такое специфическое воспаление, как казеозный лимфаденит, когда в лимфоузле появляются некротические очаги. Эта форма болезни возникает на фоне туберкулёза.
По месту расположения воспалительного процесса
Подчелюстной
Самая распространённая локализация воспаления. Лимфоузлы этой группы находятся у нижней челюсти в количестве 8-10 штук. Сюда течёт лимфа из лицевых тканей (век, щёк, носа), полости рта, зубов, дёсен, поднижнечелюстной и подъязычной слюнных желёз.
Обычно встречается в детском возрасте. В этот период ребёнок чаще сталкивается с инфекциями дыхательных путей и болезнями полости рта. Эта форма часто возникает на фоне ангины (острого воспаления нёбных миндалин), ринофарингита (комбинации воспаления слизистой носа и задней стенки глотки), гингивита, стоматита, кариеса, «свинки», кори, дифтерии, коклюша, лицевых травм, герпеса, инфекций кожных покровов на лице. Иногда эта группа узлов воспаляется, когда у ребёнка прорезываются зубки.
Обычно достаточно качественного лечения основного диагноза, чтобы устранить симптомы лимфаденита. Но если воспаление стало гнойным, потребуется хирургическое вмешательство для очищения лимфатического узла от гноя.
Симптомами этой формы являются: увеличение лимфоузлов, боль при пальпации и повышение температуры воспалённого места, покраснение и припухлость кожи, нагноение лимфоузла (при гнойном воспалении). Если патогенная флора распространяется за пределы узла, у больного повышается температура до 38-40°С, появляется ломота в теле, возникают головные боли и слабость.
Шейный
Ещё одна распространённая форма воспаления. Шейные лимфатические узлы фильтруют лимфу, которая течёт от головы и шеи. Значит практически все лор-диагнозы могут осложниться шейным лимфаденитом.
Шейный лимфаденит может развиться на фоне следующий лор-состояний:
- Ринит — воспаление слизистой оболочки носа
- Острый и хронический тонзиллит — воспалительный процесс в горле, протекающий в нёбных миндалинах. Острый тонзиллит чаще называют ангиной. Причиной тонзиллита является инфицирование нёбных миндалин (гланд).
- Фарингит — инфекционный воспалительный процесс, поражающий заднюю стенку глотки. Часто фарингит выступает дуэтом с тонзиллитом. Тогда пациенту диагностируют тонзиллофарингит.
- Отит — воспалительный процесс, поражающий тот или иной отдела органа слуха — наружное, среднее и внутреннее ухо.
- Синусит — воспалительный процесс придаточных пазух носа. Видов пазух четыре, следовательно, разновидностей диагноза тоже: гайморит (воспаление гайморовых пазух), фронтит (лобных), этмоидит (клеток решётчатого лабиринта), сфеноидит (клиновидной пазухи).
Болезнь также может протекать на фоне мононуклеоза, инфекционного воспаления щитовидной железы, краснухи, гриппа, аденовируса.
Симптомы шейного лимфаденита: увеличение шейных лимфатических узлов, их болезненность, отёчность кожи в зоне воспаления, трудности с поворотом и наклоном головы - каждое движение сопровождается острой болью. При гнойном воспалении кожа краснеет, сквозь неё просматривается гнойник; температура повышается до 40°С. Больного мучает сильная слабость и головные боли.
Подмышечный
Более редкая форма болезни, но чаще всего приобретает гнойный характер. В подмышечные лимфоузлы направляется лимфа из рук, верхней части живота, груди и молочных желёз.
Причины подмышечного лимфаденита:
- гнойные заболевания кожных покровов рук,
- инфицированные раны на верхних конечностях, животе, груди,
- мастит,
- фурункулы и карбункулы, которые образуются непосредственно в подмышечной впадине.
Симптомы: увеличение подмышечных лимфоузлов (обычно воспаляется один, в более редких случаях несколько), при нагноении кожа над узлом становится красной, опухшей. Движения рукой даются тяжело — при касании лимфоузла ощущается сильная боль. Может на время пропадать чувствительность руки, ощущаться покалывание под мышкой, мурашки.
Заушный
Рядом с органами слуха расположены околоушные лимфатические узлы. Они проходят вдоль козелка в вертикальном направлении со стороны щеки.
Чаще всего воспаление этой группы лимфоузлов наблюдают у детей и подростков, чей иммунитет ещё недостаточно развит и не всегда может справляться с болезнетворными микроорганизмами. Но взрослые также подвержены заушному лимфадениту.
Причинами этой формы являются:
- простудные и инфекционные заболевания верхних дыхательных путей
- воспаление лор-органов (например, отит, тонзиллит, ринит и т.п.)
- раны и царапины на лице, в которые попала инфекция
- аллергические реакции
- выдавливание прыщей на лице
- онкология
- иные причины: туберкулёз, ВИЧ, болезни крови, лимфатической, эндокринной систем
Симптомы заушного лимфаденита: резкая, пульсирующая боль в области лимфоузла; кожа в месте воспаления красная, горячая; высокая температура тела.
Гнойный процесс в этой зоне представляет опасность для человека. Близость очага инфекции к головному мозгу может спровоцировать осложнения, замедлить процесс выздоровления, а в самых тяжёлых случаях при отсутствии или несвоевременном лечении — закончиться летальным исходом.
Затылочный
На затылке обычно находится до трёх лимфатических узлов. Они небольшого размера и в здоровом состоянии не заметны. К ним течёт лимфа по сосудам затылочной части головы.
Причинами развития этой формы болезни могут быть:
- тонзиллит
- хронический отит
- инфекционные заболевания: корь, краснуха, туберкулёз
- кариес
- онкология
Воспаление начинается с дискомфорта в задней части шеи. Затем затылочный узел становится больше, кожа над ним отекает. Этот процесс сопровождается появлением болевых ощущений, когда касаешься поражённого участка. На пике воспаления на затылке появляются большие шишки, которые нельзя не заметить. Возможно местное повышение температуры.
Существуют и другие, менее распространённые формы лимфаденита: паховый, заднешейный, мезентериальный (воспаление лимфоузлов брыжейки кишечника), брюшной полости, нижних конечностей, молочных желёз и др.
Если диагностика не смогла установить причину поражения лимфатических узлов, такой лимфаденит называют неуточнённым.
Диагностика
Диагностика лимфаденита с его характерной клинической картиной обычно не вызывает затруднений. Труднее определить первопричину — основной диагноз, на фоне которого воспалились лимфоузлы.
Диагностические меры включают:
- сбор анамнеза больного, опрос на предмет жалоб
- осмотр больного
- лабораторные анализы: анализ крови, мочи
- ультразвуковое исследование области воспаления
- рентген
- биопсия лимфоузла (проводится при подозрении на онкологию, специфический и хронический лимфадениты, при отсутствии эффекта от проводимого лечения).
Если вы заболели, обратитесь к терапевту. В зависимости от локализации воспалительного процесса и первичного очага инфекции доктор направит вас к другому специалисту: оториноларингологу, стоматологу, фтизиатру, урологу, дерматологу, хирургу и др.
Как лечить?
Тактику лечения выбирает только врач. Самолечение недопустимо, особенно если воспалительный процесс протекает в черепе рядом с головным мозгом.
Лёгкие формы заболевания лечатся консервативно. Пациенту могут быть назначены:
- антибактериальные препараты
- нестероидные противовирусные средства
- противовирусные препараты
- антигистаминные средства
- лекарства от туберкулёза
- противогрибковые средства
- физиотерапевтические процедуры
Если воспалительный процесс стал гнойным, может понадобиться хирургическое лечение: хирург вскрывает лимфатический узел и эвакуирует его гнойное содержимое. Такая мера не даёт инфекции распространиться в окружающие ткани и кровоток.
Большая ошибка — лечить лимфаденит самостоятельно или средствами народной медицины.
Нельзя греть воспалённый лимфоузел или делать согревающий компресс, чтобы снять неприятные симптомы. Ведь при некоторых диагнозах и состояниях прогревание противопоказано, например, при онкологических заболеваниях, признаках интоксикации, специфических лимфаденитах.
Нельзя самостоятельно пытаться вскрыть загноившийся узел — это может стать причиной заражения крови.
Бездействовать и ждать, что болезнь пройдёт самостоятельно, тоже не стоит. Обязательно запишитесь на приём в клинику к специалисту при первых признаках заболевания. Лимфаденит хорошо поддаётся терапии, если его сразу выявить. Тогда прогноз для пациента весьма благоприятный.
Профилактика заболевания направлена на своевременное лечение инфекционных заболеваний, включая хронические очаги инфекции в организме, регулярное посещение отоларинголога, стоматолога и других профильных специалистов клиник, укрепление иммунитета.
| Стоимость приёма | Цена, руб. |
|---|---|
| Первичный прием (Оплата обязательна, при первичном посещении) | 4000
|
| Повторный прием | 2000
|
| Первичная консультация руководителя клиники (Оплата обязательна, при первичном посещении) | 6000
|
| Повторная консультация руководителя клиники | 4000
|
| Дополнительная консультация во время проведения процедур | 1000
|
| Адаптация ребенка к ЛОР кабинету | 4000
|
| Адаптация ребенка к ЛОР кабинету руководителем клиники | 6000
|
| Первичный приём врача-фониатора | 6000 |
| Повторный приём врача-фониатора | 4000 |
| ЛОР диагностика
(проводится по рекомендации ЛОР врача) |
Цена, руб. |
|---|---|
| Синуссканирование при помощи синускана 103, фирмы «Oriola» (Финляндия) | 500
|
| Эндоскопия полости носа и носоглотки | 2500
|
| Видеоэндоскопия полости носа и носоглотки | 3000
|















